Пневмония
| Пневмония | |
|---|---|
 Streptococcus pneumoniae — частый возбудитель пневмонии | |
| МКБ-10 | J12., J13., J14., J15., J16., J17., J18., P23. |
| МКБ-9 | 480-486, 770.0 |
| DiseasesDB | 10166 |
| MedlinePlus | 000145 |
| eMedicine | topic list |
| MeSH | D011014 |
Пневмони́я (др.-греч. πνευμονία — «болезнь лёгких», от др.-греч. πνεύμων — «лёгкое»[1]), воспаление лёгких — воспаление лёгочной ткани, как правило, инфекционного происхождения с преимущественным поражением альвеол (развитием в них воспалительной экссудации) и интерстициальной ткани лёгкого[2][3].
Термин «пневмония» объединяет большую группу болезней, каждая из которых имеет свою этиологию, патогенез, клиническую картину, рентгенологические признаки, характерные данные лабораторных исследований и особенности терапии.
Неинфекционные воспалительные процессы в лёгочной ткани обычно называют пневмонитами или (в случае преимущественного поражения респираторных отделов лёгких) альвеолитами. На фоне подобных асептических воспалительных процессов нередко вторично развивается бактериальная, вирусно-бактериальная или грибковая пневмония.
Основными методами диагностики являются рентгенологическое исследование лёгких и исследование мокроты, основным методом лечения — антибактериальная терапия. Поздняя диагностика и задержка с началом антибактериальной терапии ухудшают прогноз заболевания. В некоторых случаях возможен смертельный исход.
Во всём мире пневмонией заболевают около 17 миллионов человек в год, около 265 тысяч случаев заканчиваются смертельным исходом[4]. От пневмонии умирает каждый 64 заболевший этой опасной болезнью. В добавление к этому, пневмония даёт опасные осложнения различным органам заболевшего человека.
 Воспроизвести медиафайл
Воспроизвести медиафайлВидеообъяснение пневмонии. Субтитры
Содержание
1 Классификация
1.1 Пневмонии, вызванные различными возбудителями
2 Распространение
3 Патогенез пневмонии
4 Факторы, предрасполагающие к развитию пневмонии
5 Клиническая картина
5.1 Крупозная пневмония
6 Диагностические методы исследования
6.1 Основные
6.2 Дополнительные
7 Лечение пневмонии
8 Вакцинопрофилактика
8.1 Вакцинопрофилактика пневмококковых инфекций
8.2 Вакцинопрофилактика гемофильной пневмонии
9 Эффективность пневмококковых вакцин
10 Осложнения
11 Прогноз
12 См. также
13 Примечания
14 Литература
15 Ссылки
Классификация |
По критерию распространённости процесса пневмония может быть:
очаговой — то есть занимать небольшой очаг лёгкого (бронхопневмония — респираторные отделы + бронхи);
сегментарной — распространяться на один или несколько сегментов лёгкого;
долевой — захватывать долю лёгкого. Классическим примером долевой пневмонии является крупозная пневмония — преимущественно альвеолы и прилежащий участок плевры;
сливной — слияние мелких очагов в более крупные;
тотальной — если распространяется на всё лёгкое.
Кроме того, пневмония может быть односторонней, если поражено только одно лёгкое, и двусторонней, если больны оба лёгких.
В зависимости от триггера выделяют:
первичную пневмонию — выступает как самостоятельное заболевание;
вторичную пневмонию — развивается на фоне другой болезни; например, вторичная пневмония на фоне хронического бронхита;
радиационную форму — возникает на фоне проведения рентгенорадиевого лечения онкологических патологий;
посттравматическую — возникает в результате травм грудной клетки, итогом которых становится задержка бронхиального секрета и нарушение вентиляции легких, что приводит к воспалительным процессам в легочных тканях.
По основанию происхождения пневмония делится на:
инфекционную — развивается под воздействием пневмококков, клебсиелл, стафилококков, стрептококков и иных бактерий;
вирусного генеза — наиболее часто встречается герпетическая форма при поражении вирусом Эпштейна—Барр или цитомегаловируса;
грибкового генеза — возбудителями заболевания могут выступать грибы — плесневые (Aspergillus, Mucor), дрожжеподобные (Candida), эндемичные диморфные (Blastomyces, Coccidioides, Histoplasma), пневмоцисты (Pneumocystis);
смешанный тип — вызывается одновременно двумя и более видами возбудителей.
По характеру течения процесса выделяются:
пневмония острая — в свою очередь, разделяется на остротекущую (до 3 недель) и затяжную (до 2 месяцев);
пневмония подострая — клиническая продолжительность — ориентировочно 3-6 недель;
хроническая пневмония — отличается слабой интенсивностью и большой продолжительностью — от нескольких месяцев до многих лет и десятилетий.
По степени течения пневмония может иметь лёгкую, среднюю и тяжёлую степень течения.
Заболевание может протекать с функциональными изменениями (хронической дыхательной или сердечной недостаточностью), без таковых изменений, и в, зависимости от наличия или отсутствия осложнений, выделяют пневмонии осложнённые и неосложнённые.
Различают также:
- 1. внебольничная пневмония:
- 1.1 с нарушением иммунитета;
- 1.2 без нарушения иммунитета;
- 1.3 аспирационная;
- 2. внутрибольничная (нозокомиальная) пневмония:
- 2.1 аспирационная;
- 2.2 вентиляционная;
- 2.3 цитостатическая (на фоне приёма цитостатиков);
- 2.4 реципиенты донорских органов.
- 3. пневмония, связанная с медицинским вмешательством:
- 3.1 частые госпитализации;
- 3.2 гемодиализ;
- 3.3 парентеральное введение лекарств;
- 3.4 жители домов престарелых.
Пневмонии, вызванные различными возбудителями |
К этой группе можно отнести пневмонии, вызванные различными возбудителями, которые имеют различные эпидемиологические, клинические и анатомические проявления, нуждаются в различной терапии и методах профилактики, пневмонию при ВИЧ инфекции и больничную пневмонию.
- Пневмококковая пневмония
- Стафилококковая пневмония
- Стрептококковая пневмония
Пневмония, вызванная Haemophilus influenzae — палочка Афанасьева-Пфейффера- Пневмония, вызванная Mycoplasma pneumoniae
- Пневмония, вызванная Legionella pneumophila
- Пневмония, вызванная Chlamydia psittaci
- Пневмония, вызванная Escherichia coli
- Пневмония, вызванная Pseudomonas aeruginosa
- Пневмония, вызванная Klebsiella pneumoniae
Пневмония, вызванная Chlamydophila pneumoniae
Пневмония, вызванная Pneumocystis carinii (в современной терминологии — Pneumocystis jirovecii[5])- Кандидозная пневмония
- Аспергиллёз лёгких
- Вирусная пневмония
- Цитомегаловирусная пневмония
- Легочная чума
Распространение |
В год диагноз пневмония ставится более 17 млн человек, при этом мужчины болеют на 30 % чаще, чем женщины. К особым группам риска следует отнести детей до 5 лет и пожилых людей в возрасте старше 65 лет. При этом стоит отметить достаточно высокую смертность относительно других заболеваний: 8,04 % у мужчин и 9,07 % у женщин[6].
Заболеваемость пневмонией зависит от многих факторов: уровня жизни, социального и семейного положения, условий труда, контакта с животными, путешествий, наличия вредных привычек, контакта с больными людьми, индивидуальных особенностей человека, географической распространённости того или иного возбудителя. В 2017 году в России превышение цифр по внебольничным пневмониям наблюдалось в 44 субъектах страны. Было также зарегистрировано необычно большое количество эпидемических очагов: 2017 году — 52 очага внебольничной пневмонии, в то время как за 5 предыдущих лет — только 16[7].
Пневмония остаётся одной из самых частых причин смерти детей и пожилых людей в наше время, особенно в социальных заведениях (дет. домах, интернатах, местах лишения свободы). Резко увеличивается частота пневмоний у пожилых больных в то время, когда они лечатся в госпитальных учреждениях по поводу другого заболевания. Существуют и резкие различия в этиологии больничной и внебольничной пневмонии.
Патогенез пневмонии |

При пневмонии альвеолы наполняются жидкостью, которая препятствует попаданию кислорода в кровеносный сосуд. Слева нормальная альвеола, наполненная воздухом, справа альвеола наполнена жидкостью (показана бирюзовым цветом), появившейся при пневмонии.
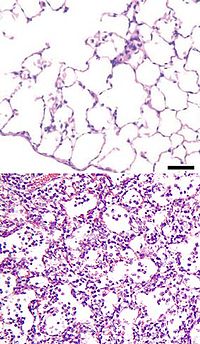
Гистологическая картина пневмонии.
Наиболее частым путём проникновения микроорганизмов в лёгочную ткань является бронхогенный — и этому способствуют: аспирация, вдыхание микробов из окружающей среды, переселение патогенной флоры из верхних отделов дыхательной системы (нос, глотка) в нижний, медицинские манипуляции — бронхоскопия, интубация трахеи, искусственная вентиляция легких, ингаляция лекарственных веществ из обсеменённых ингаляторов и т. д. Гематогенный путь распространения инфекции (с током крови) встречается реже — при внутриутробном заражении, септических процессах и наркомании с внутривенным введением наркотиков. Лимфогенный путь проникновения встречается очень редко. Далее, при пневмонии любой этиологии, происходит фиксация и размножение инфекционного агента в эпителии респираторных бронхиол — развивается острый бронхит или бронхиолит различного типа — от лёгкого катарального до некротического. Распространение микроорганизмов за пределы респираторных бронхиол вызывает воспаление лёгочной ткани — пневмонию. За счёт нарушения бронхиальной проходимости возникают очаги ателектаза. Рефлекторно, с помощью кашля и чихания, организм пытается восстановить проходимость бронхов, но в результате происходит распространение инфекции на здоровые ткани, и образуются новые очаги пневмонии. Развивается кислородная недостаточность, дыхательная недостаточность, а в тяжёлых случаях и сердечная недостаточность. Больше всего поражаются II, VI, X сегменты правого лёгкого и VI, VIII, IX, X сегменты левого лёгкого. Часто в процесс вовлекаются и регионарные лимфатические узлы — бронхопульмональные, паратрахеальные, бифуркационные.
Факторы, предрасполагающие к развитию пневмонии |
Дети раннего возраста:
внутриутробная гипоксия и асфиксия;
родовая травма;
пневмопатии новорождённого;
врождённые пороки сердца;
пороки развития лёгкого;
муковисцидоз;
наследственные иммунодефициты;
гипотрофии;
гиповитаминозы.
Дети школьного возраста:
- хронические очаги инфекции в носоглотке;
- рецидивирующие бронхиты;
муковисцидоз;
приобретённые пороки сердца;
иммунодефицитные состояния;- курение.
Взрослые:
курение и хронический бронхит;- хронические болезни лёгких;
эндокринные заболевания;
сердечная недостаточность;
иммунодефицитные состояния;- хирургические операции грудной клетки и брюшной полости;
- длительное пребывание в горизонтальном положении;
алкоголизм;
наркомания.
В обзорных исследованиях 2013—2016 гг. выявлена взаимосвязь заболеваемости бактериальной пневмонией и здоровьем зубов. 441 человек из более чем 26 000 обследованных перенесли бактериальную пневмонию хотя бы один раз. Люди, ни разу не посещавшие профилактические осмотры стоматолога, имели на 86 % более высокий риск пневмонии, чем те, кто проходил санацию ротовой полости регулярно 2 раза в год[8].
Клиническая картина |
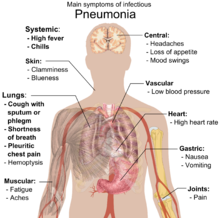
Основные симптомы инфекционной пневмонии
«Типичная» пневмония характеризуется резким подъёмом температуры, кашлем с обильным выделением гнойной мокроты и, в некоторых случаях, плевральной боли. При исследовании: укорочение перкуторного звука, жёсткое дыхание, усиленная бронхофония, усиленное голосовое дрожание, сначала сухие, а затем влажные, крепитирующие хрипы, затемнение на рентгенограмме. Такую пневмонию вызывают Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, Klebsiella pneumoniae.
«Атипичная» пневмония характеризуется постепенным началом, сухим, непродуктивным кашлем, преобладанием в клинической картине второстепенных симптомов — головной боли, миалгии, боли и першения в горле, слабости и недомогания при минимальных изменениях на рентгенограмме. Этот тип пневмонии вызывают, как правило, Mycoplasma pneumoniae (микоплазменная пневмония), Legionella pneumophila (легионеллёзная пневмония), Chlamydia pneumoniae (хламидийная пневмония), Pneumocystis jirovecii (пневмоцистная пневмония).
«Вторичная»: аспирационная, септическая, на фоне иммунодефицита, гипостатическая, посттравматическая и другие.
Аспирационная пневмония — развивается после вдыхания в лёгкие инородной массы (рвотные массы во время операции, потери сознания, травмы, у новорождённых аспирация амниотической жидкости во время родов), при этом микробы — возбудители пневмонии — попадают в лёгкие в составе этой инородной массы. Аспирационная пневмония развивается по типу очаговой пневмонии.
Крупозная пневмония |
Ввиду особенностей развития крупозную пневмонию вполне целесообразно рассматривать как более или менее своеобразную форму пневмонии. При крупозной пневмонии патологический процесс проходит несколько стадий. В I стадии — стадии гиперемии и прилива — воспаление в альвеолах приводит к их расширению и появлению в них экссудата. Во II стадии — стадии опеченения — сначала в альвеолярный экссудат из расширенных сосудов поступают эритроциты. Воздух из альвеол вытесняется. Заполненные фибрином альвеолы придают лёгкому цвет печени. Эта первая часть второй стадии носит название красного опеченения. Далее в экссудате начинают преобладать лейкоциты. Эта часть второй стадии называется серым опеченением. Последняя, III стадия — стадия разрешения: фибрин и лейкоциты в альвеолах рассасываются и частично отхаркиваются с мокротой. I стадия продолжается 2—3 дня, II — 3—5 дней. Разрешение наступает к 7—11-му дню болезни.
Возбудителем крупозной пневмонии (плевропневмонии) является пневмококк. Пневмония, вызванная этим микробом, отличается своей масштабностью и тяжестью течения. Начало крупозной пневмонии острое. Температура тела повышается до 39—40 °C. Одышка наблюдается с первых дней болезни. Для этого вида пневмонии характерны поражения одной доли лёгкого, целого лёгкого или обоих лёгких. Чем больше объём поражения лёгких, тем тяжелее протекает процесс. На 3-4 день болезни появляются характерная ржавая мокрота и кашель. При кашле больной жалуется на сильные «колющие» боли в груди со стороны лёгкого, захваченного пневмонией. При очаговой пневмонии боли в груди, напротив, наблюдаются очень редко. При объективном обследовании первая стадия характеризуется сохранением везикулярного дыхания и притупленно-тимпаническим перкуторным звуком. Также выслушивается дополнительный дыхательный шум — крепитация — crepitatio indux. Во второй стадии — дыхание бронхиальное и тупой перкуторный звук. Подвижность нижнего легочного края пораженной стороны снижена. В третьей стадии как и в первой — везикулярное дыхание и притупленно-тимпанический перкуторный звук, а также крепитация — crepitatio redux.
Температура, кашель и выделение мокроты при крупозной пневмонии могут продержаться более 10 дней. На фоне крупозной пневмонии может развиться абсцесс лёгкого, сердечно-лёгочная недостаточность. В лечении бронхопневмонии используют антибиотики, отхаркивающие и муколитические средства.
Диагностические методы исследования |
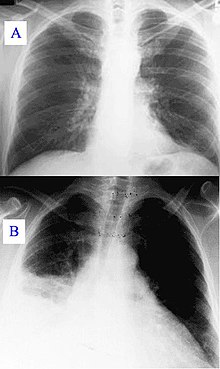
Пневмония при рентгеновском исследовании: А — здоровые лёгкие, В — затемнение на правом лёгком (светлая область на левой стороне снимка).
Основные |
- Рентгенография грудной клетки
- Микроскопическое исследования мокроты с окраской по Граму (Gram)
- Посев мокроты на питательные среды
Общий и биохимический анализ крови
- Исследование газового состава крови
Дополнительные |
Компьютерная томография грудной клетки
Парацентез плевральной полости и биопсия плевры
Бронхоскопия с биопсией
- Посев крови на питательные среды
- Выявление специфических антител
Биопсия лёгкого- Биопсия лёгкого после диагностической торакотомии
- Анализ мочи
Лечение пневмонии |
Краеугольным камнем лечения пневмонии являются антибиотики. Выбор антибиотика осуществляется в зависимости от микроорганизма, вызвавшего пневмонию. Используются также препараты, расширяющие бронхи и разжижающие мокроту — внутрь или в виде ингаляций, кортикостероиды, внутривенные солевые растворы, кислород. Иногда выполняются плевральная пункция и бронхоскопия. Часто используется физиотерапия: ультрафиолетовое облучение, вибрационный массаж, лечебная физкультура, парафин, озокерит.
При неопределённом типе возбудителя в антибиотикотерапии внебольничной пневмонии применяют сочетание защищённых пенициллинов и цефалоспоринов (то есть антибиотики широкого спектра), макролидов; применяются также карбапенемы (тиенам, меропенем), респираторные фторхинолоны. При неэффективности терапии производят замену антибиотика. Критерием успешности терапии является нормализация температуры тела на третий день от начала применения антибиотика, а также данные объективного исследования и рентгенографии грудной клетки.
Вакцинопрофилактика |
Вакцинопрофилактика пневмококковых инфекций |
Согласно позиции ВОЗ и Российского респираторного общества «Вакцинация — единственная возможность[9] предотвратить развитие пневмококковой инфекции». В Российской Федерации 94 % от всех этиологически расшифрованных случаев осложнённой пневмококковой инфекции у детей приходится на пневмококковую внебольничную пневмонию[10]. Пневмококк является причиной до 76 % внебольничных пневмоний у взрослых россиян. Для вакцинации против пневмококковой инфекции лиц старше 2 лет в США с 1983 г., а в РФ с 1999 г. успешно применяются[11] полисахаридные поливалентные вакцины, содержащие антигены 23 серотипов, вызывающих до 90 % инвазивных заболеваний пневмококковой этиологии. Вакцинация проводится однократно, с последующей ревакцинацией пациентов из групп высокого риска (старше 65 и иммуноскомпрометированные лица) через 5 лет. Эффективность полисахаридных вакцин достигает 80 %, но может быть ниже у пожилых лиц, больных иммунодефицитными состояниями, а также у детей младше 2 лет. Эти вакцины обусловливают формирование Т-независимого В-клеточного иммунитета.
Показания для применения полисахаридной пневмококковой вакцины таковы:
- всем лицам от 65 лет и старше;
- лицам от 2 до 64 лет с хроническими заболеваниями сердца, лёгких, с серповидно-клеточной анемией, сахарным диабетом, циррозом печени, страдающими алкоголизмом;
- лицам от 2 до 64 лет с иммунодефицитными заболеваниями, как то: лимфогрануломатоз, лимфома и лейкемия, хроническая почечная недостаточность, нефротический синдром, множественная миелома, ВИЧ-инфекция, заболевания селезёнки или аспления, при трансплантации органов;
- лицам от 2 до 64 лет, получающим иммуносупрессорную терапию (лучевая терапия, длительный курс кортикостероидов или цитостатиков);
- взрослым от 19 до 64 лет, страдающим бронхиальной астмой, и курильщикам;
- лицам, длительно пребывающим в детских коллективах.
В настоящий момент в РФ зарегистрирована полисахаридная вакцина «Пневмо 23» (Санофи Пастер), проходит регистрацию популярная в США вакцина «Пневмовакс 23» (Мерк энд Ко).[источник не указан 3029 дней]
Для детей младше 2 лет применяют конъюгированную с белком 7, 10 или 13-валентную пневмококковую вакцину. Она содержит антигены соответственно 7, 10 или 13 инвазирующих пневмококков, обусловливающих 80 % всех пневмококковых инфекций у детей в развитых странах. Вакцина формирует Т-клеточный ответ и высоко иммуногенна. В большинстве развитых стран эта вакцина делается массово по национальным календарям с 2-месячного возраста и до 2 лет, а также детям до 5 лет из групп риска.[источник не указан 3029 дней]
В настоящее время в РФ применяется зарегистрированная конъюгированая пневмококковая вакцина «Превенар» производства компании Вайет (США) и Синфлорикс (производство ГлаксоСмитКляйн, Бельгия[12]) Надо заметить, что в отличие от США, где включённые в вакцину «Превенар» серотипы 14, 6B, 19F, 18C, 23F, 4, и 9V охватывают 87 % изолятов от больных детей, в странах Азии очень актуальны серотипы 1 и 5, а в России — серотипы 1 и 3. Поэтому в РФ детям старше 2 лет и взрослым в группах риска наиболее целесообразно применение полисахаридной вакцины, включающей эти недостающие серотипы.[источник не указан 3029 дней]
Вакцинопрофилактика гемофильной пневмонии |
Бактерия Haemophilus influenzae типа В (ХИБ-инфекция) — широко распространённый возбудитель тяжёлых инфекций, в основном, у детей до 6 лет. Среди осложнённых пневмоний в развитых странах удельный вес ХИБ-инфекции составляет 10-24 %.[источник не указан 3029 дней]
Массовая вакцинация детей против ХИБ-инфекции позволила сократить заболеваемость гемофильными инфекциями с 40-100 на 100 тыс. в 1980 г. до 1,3 на 100 тыс. в 1990 г.[13] В развитых и во многих развивающихся странах массовая ХИБ-вакцинация позволила снизить заболеваемость осложненными пневмониями на 20 % (напр., в Чили с 5,0 до 3,9 на 1000)[14]. Если учесть тот факт, что среди штаммов ХИБ растёт устойчивость к антибиотикам, ХИБ-вакцина становится всё более актуальной. ВОЗ рекомендует включение ХИБ-вакцины в национальные календари во всех странах, отмечая, что «недостаток данных по заболеваемости не должен препятствовать внедрению ХИБ-вакцин». ХИБ-вакцина рекомендована МЗ РФ для использования там, где для этого есть возможности. В РФ зарегистрированы несколько зарубежных ХИБ-вакцин («Акт-Хиб» фирмы Авентис Пастер, «ХИБЕРИКС» фирмы «Глаксо СмитКляйн» и др).[источник не указан 3029 дней]
Эффективность пневмококковых вакцин |
Эффективность вакцинации полисахаридными вакцинами в РФ показана как в организованных коллективах (в армейских коллективах заболеваемость пневмониями снизилась в 3 раза, острыми бронхитами — в 2 раза, острыми средними отитами и синуситами — в 4 раза), так и для групп риска[15]. Так, частота возникновения респираторных заболеваний у часто болеющих детей после вакцинации 23-валентной пневмококковой вакциной снизилась с 6,54 до 0,67 случаев в год на 1 ребёнка, у детей, инфицированных микобактериями туберкулёза[16], частота пневмоний и бронхитов снизилась в 7 раз по сравнению с контрольной группой, получавшей неспецифическую профилактику респираторных инфекций[17].
При бронхиальной астме у детей вакцинация 23-валентной пневмококковой вакциной снижала частоту обострений основного заболевания и присоединения респираторных инфекций (триггер бронхиальной астмы) у 60 % детей[18].
Высокая эффективность пневмококковой вакцинации у пациентов с ХОБЛ показана как международными[19][20], так и российскими исследованиями[21] (в Челябинске индекс эффективности вакцины у пациентов с ХОБЛ был 4,6). Частота обострений (в том числе пневмоний) у этих больных снизилась в 2,4 раза в течение первого года после вакцинации[22].
Конъюгированные с белками пневмококковые вакцины значительно снижают риск инвазивных пневмококковых инфекций у детей (в возрасте до 1 года на 82 %)[23], а, кроме того, формируют общепопуляционный иммунитет, поскольку именно дети младшего возраста являются основным резервуаром инвазирующих пневмококков. Таким образом, в популяциях, где по национальным календарям массово прививаются дети, взрослые болеют гораздо реже[24].
В 2018 году компания Pfizer опубликовала результаты КИ вакцинации конъюгированной пневмококковой тринадцативалентной вакциной (ПКВ13). Исследование проводилось в Луисвилле в формате популяционного наблюдательного проспективного исследования «случай-контроль» с отрицательным контролем взрослых пациентов. В рамках КИ, проводился анализ больных пневмонией пациентов с целью выявления вакцин-специфичных серотипов. Длительность госпитализации больных при внебольничной пневмонии в среднем составляла 6 дней. Исследования показали, что иммунизация пневмококковой вакциной ПКВ13 взрослых 65 лет и старше снижала риск их госпитализации, вызванной пневмонией, на 73%.[25][26]
Осложнения |
Серьёзными осложнениями пневмонии могут являться: абсцесс и гангрена лёгкого, плеврит, эмпиема плевры, обструкция, острая дыхательная недостаточность, эндокардит, перикардит, менингит, отёк лёгких, сепсис.
Также после пневмонии почти у каждого пациента появляются рубцы на лёгких.[27]
Прогноз |
С применением антибиотиков прогноз, как правило, благоприятный. Кишечная флора после приема антибиотиков, в большинстве случаев, восстанавливается самостоятельно и не требует применения препаратов. В случае неадекватной терапии или иммунодефицита пневмония может привести к смертельному исходу.
См. также |
Тяжелый острый респираторный синдром (ТОРС), более известен как атипичная пневмония или SARS
Примечания |
↑ Советский энциклопедический словарь / Гл. ред. А. М. Прохоров. — 4-е изд. — М.: Советская энциклопедия, 1988. — 1600 с.
↑ McLuckie, [editor] A. Respiratory disease and its management. — New York : Springer, 2009. — P. 51. — ISBN 9781848820944.
↑ Leach, Richard E. Acute and Critical Care Medicine at a Glance. — 2. — Wiley-Blackwell, 2009. — ISBN 1-4051-6139-6.
↑ Сергей Нетесов. Ближневосточная пневмония стала еще и корейской, но это не пандемия (неопр.). Ъ-Наука (31.08.2015).
↑ Stringer JR, Beard CB, Miller RF, Wakefield AE (September 2002). “A new name (Pneumocystis jiroveci) for Pneumocystis from humans”. Emerging Infect. Dis. 8 (9): 891—6. PMC 2732539. PMID 12194762. Используется устаревший параметр|month=(справка).mw-parser-output cite.citation{font-style:inherit}.mw-parser-output q{quotes:"""""""'""'"}.mw-parser-output code.cs1-code{color:inherit;background:inherit;border:inherit;padding:inherit}.mw-parser-output .cs1-lock-free a{background:url("//upload.wikimedia.org/wikipedia/commons/thumb/6/65/Lock-green.svg/9px-Lock-green.svg.png")no-repeat;background-position:right .1em center}.mw-parser-output .cs1-lock-limited a,.mw-parser-output .cs1-lock-registration a{background:url("//upload.wikimedia.org/wikipedia/commons/thumb/d/d6/Lock-gray-alt-2.svg/9px-Lock-gray-alt-2.svg.png")no-repeat;background-position:right .1em center}.mw-parser-output .cs1-lock-subscription a{background:url("//upload.wikimedia.org/wikipedia/commons/thumb/a/aa/Lock-red-alt-2.svg/9px-Lock-red-alt-2.svg.png")no-repeat;background-position:right .1em center}.mw-parser-output .cs1-subscription,.mw-parser-output .cs1-registration{color:#555}.mw-parser-output .cs1-subscription span,.mw-parser-output .cs1-registration span{border-bottom:1px dotted;cursor:help}.mw-parser-output .cs1-hidden-error{display:none;font-size:100%}.mw-parser-output .cs1-visible-error{font-size:100%}.mw-parser-output .cs1-subscription,.mw-parser-output .cs1-registration,.mw-parser-output .cs1-format{font-size:95%}.mw-parser-output .cs1-kern-left,.mw-parser-output .cs1-kern-wl-left{padding-left:0.2em}.mw-parser-output .cs1-kern-right,.mw-parser-output .cs1-kern-wl-right{padding-right:0.2em}
↑ J18 Пневмония, медицинская статистика
↑ Алла Астахова. Хроники пикирующей пневмонии - 2 (неопр.). Блог о здравоохранении (18.04.2018).
↑ Doll M. et al. Access to Dental Care and Risk of Pneumonia: the Importance of Healthy Teeth // IDWeek 2016, Idsa. — 2016.
↑ World Health Organization. Pneumococcal vaccines. Wkly Epidemiol Rec, 2003; 78(14):110-9
↑ Таточенко В. К., Антибактериальная терапия пневмоний у детей. Фарматека, № 11, 2002
↑ Fedson DS, Musher DM. Pneumococcal vaccine. In: Plotkin SA, Orenstein WA, editors. Vaccines. 4th ed. Philadelphia: Saunders; 2004. p. 529-88.
↑ Синфлорикс
↑ CDC Архивировано 22 марта 2016 года.
↑ Иммунопрофилактика-2007 (Справочник — 8-у издание, дополненное) под ред. В. К. Таточенко, Н. А. Озерского. Москва: ИПК Контент-пресс, 2007, с. 95
↑ Мельниченко П. И., Мосягин В. Д., Жоголев С. Д. Применение пневмококковой вакцины «Пневмо 23» для профилактики инфекций респираторного тракта и ЛОР-органов в воинских коллективах. Вакцинация 5:9-11, 2003.
↑ Аксенова В. А. с соавт. Профилактическое лечение детей с латентной туберкулёзной инфекцией в комплексе с вакцинопрофилактикой неспецифической инфекционной патологии верхних и нижних отделов респираторного тракта. Пособие для врачей, М., 2002.
↑ Аксенова В. А., Горовенко Л. И. Новое в специфической профилактике туберкулёза у детей и подростков // Туберкулез и экология. 1995. № 2. С.9—14.
↑ Расширение комплекса лечебно-профилактических мероприятий при бронхиальной астме у детей с применением вакцин «Пневмо 23» и «Акт-ХИБ»: пособие для врачей под. ред. Костинова М. П., М., 2004
↑ Nichol KL et al. The health and economic benefits associated with pneumococcal vaccination of elderly persons with chronic lung disease. Arch Intern Med 159:2437-2442, 1999
↑ Alfageme I. Clinical efficacy of anti-pneumococcal vaccination in patients with COPD. Thorax 61: 189—195, 2006
↑ Ябуров А. В. Материалы научно-практической конференции «Современная вакцинопрофилактика: проблемы и перспективы развития», Пермь, 2005
↑ Игнатова Г. Л., Федосова Н. С., Степанищева Л. А.. Профилактическое и терапевтическое использование пневмококковой вакцины у работающих на промышленном предприятии пациентов с хроническими бронхолегочными заболеваниями. («Урал-Трак ЧТЗ», Челябинск). Пульмонология, 2007, № 3
↑ Miller EV, Watt JP, Bronsdon MA, et al. Indirect effect of 7-valent pneumococcal conjugate vaccine on pneumococcal colonization among unvaccinated household members. Clin Infect Dis 2008; 47: 989—996 [1]
↑ Musher DM. Pneumococcal vaccine—direct and indirect («herd») effects. N Engl J Med 2006; 354: 1522—1528.15
↑ Вакцинация от пневмококка снижает риск госпитализации из-за пневмонии на 73%
↑ A STUDY ANALYZING OBSERVATIONAL DATA SHOWS REAL-WORLD EFFECTIVENESS OF PREVNAR® 13 IN ADULTS AGE 65+
↑ Рубцы в легких при пневмонии (рус.), Tvoypulmonolog.ru (2 мая 2018). Проверено 26 августа 2018.
Литература |
- Легкие // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
Ссылки |
- eMedicine. Pneumonia